子宮頸がん予防ワクチン(HPVワクチン)
〜新たな展開〜
定期接種が再開しました
ワクチン接種で子宮頸がんをなくしましょう
“子宮頸がんの原因は性交渉によって感染するHPV(ヒトパピローマウイルス)である” 人類の歴史上画期的な発見でした。
(ハラルド・ツア・ハウゼンHarald zur Hausen 博士らが、2008年度ノーベル生理医学賞を受賞)。
2006年にはワクチンが開発され、日本でも2009年12月にワクチン接種が始まりました。
子宮頸がんは今や予防できるがんになりました。
日本でも2013年定期接種が開始されました。
性交を経験する前にワクチン接種すればがんの発症を大幅に減らすことができます。
しかし残念なことには、定期接種がスタートしてわずか2か月後、副反応の健康被害の訴えが起ったことで、厚労省は積極的勧奨の一時停止を発表しました。
2020年10月ようやく定期接種の再開が厚労省から通達されました。
再出発の時を迎えて、改めて子宮頸がん予防ワクチンにについて考えてみましょう。
これまでの経過
- 2009.10
- サーバリックス承認
- 2011.2.1
- 仙台市は子宮頸がん予防ワクチン(HPVワクチン)の無料接種開始(中1~高1の女子)
子宮頸がん等ワクチン接種緊急促進臨時特例により費用の1/2が国の負担
- 2011.7
- ガーダシル承認
- 2013.4
- 予防接種法に基づく定期接種となる、全額が国の負担・無料化
- 2013.6
- 積極的勧奨を一時停止
- 2020.7.21
- 9価ワクチンの承認
- 2020.10.9
- 厚労省健康局長から都道府県知事宛に、定期接種の周知について通達
- 2020.11.26
- 仙台市から対象者および保護者宛に定期接種の個別通知
- 2021.2.24
- 9価ワクチンの発売開始
子宮頸がん予防ワクチンとは
HPVのタイプは100種類くらい知られており、中でも子宮頸がんの発がん性の高いハイリスクは14種類が知られています。
がんへの進行が最も速いタイプが16,18,45,31,33,52,58型です。
次いで51,35,39,68,56,59,66型です。
日本人は16.18型に因るがんが最も多く、20~30代女性では約8割を占めます。
子宮頸がん予防ワクチン(HPVワクチン)は現在3種類あります。
- サーバリックス(2価ワクチン)
- ガーダシル(4価ワクチン)
- シルガード(9価ワクチン)
サーバリックス(2価ワクチン)は16.18型に対するワクチンです。
ガーダシル(4価ワクチン)は、16.18型と尖圭コンジローマの原因となる6.11型を加えています。
最近承認されたシルガード(9価ワクチン)は、最もがんへの進行の早い16,18,45,31,33,52,58型に、尖圭コンジローマの予防のための6,11型を加えたものです。
定期接種、再開される
定期接種(※)として承認されているのはサーバリックスとガーダシルです。
シルガードが定期接種の対象となるのは数年先と予想されます。
接種を希望される方は手続きが必要です。
対象者:小学校6年~高校1年生相当の女子
- 回 数
- 3回
- 費 用
- 無料(公費負担)
- 場 所
- 市内の契約医療機関(仙台市ホームページ:https://www.city.sendai.jp/)
当院で接種できます。
- 必要なもの
- ①市民であることを確認できるもの(健康保険証など)
- ②予診票(受付にお声がけください)
※ 保護者の署名が必要です。
※ 定期接種とは、国が接種を勧奨し、市町村が接種を行わなければならないワクチンのことです。
任意接種とは、定期接種以外のワクチンで、個人の判断で接種します(自己負担)
男子へのワクチン接種も承認
今回注目されるのは、肛門がん、その前駆病変への効能が追加され、9歳以上の男子へのワクチン接種も承認されたことです。
男子のHPVワクチン接種
- オーストラリアでは2007年から12~13歳女子のHPVワクチン接種を定期接種化。2013年からは男子にも拡大。
結果、子宮頸がん原因の75%を占める型のHPV感染が77%減少。
同国ビクトリア州では、18歳未満の女子の前がん病変(子宮頸部高度異形成)がほぼ半減
- アメリカでも2009年に男性への接種が認可された。2011年からは、女子と同じ11~12歳男子に対し、米疾病管理予防センター(CDC)による定期接種の積極的勧奨が行われている
- 英国も2019年9月から、女子同様に11~12歳男子を定期接種の対象とした(25歳まで無償接種が可能)
日本の子宮頚がんの現状
〜子宮頸がんが増え続けています〜
1990年代に入り日本社会の性開放は急速に進行し、「性は結婚の中にあり」の性規範はすっかり破綻しました。
10代から性交を経験することは今や普通のことになりました。
性は自己責任において管理していかなければなりません。
子宮頸がんが若い世代に急増してきており、妊娠・出産前に子宮頸がんになる女性が増えてきました。
唯一ワクチンで予防できるがんは子宮頚がんのみです。
世界ではワクチン接種により、子宮頸がんは大幅に減少に転じています。
子宮頸がん死亡数
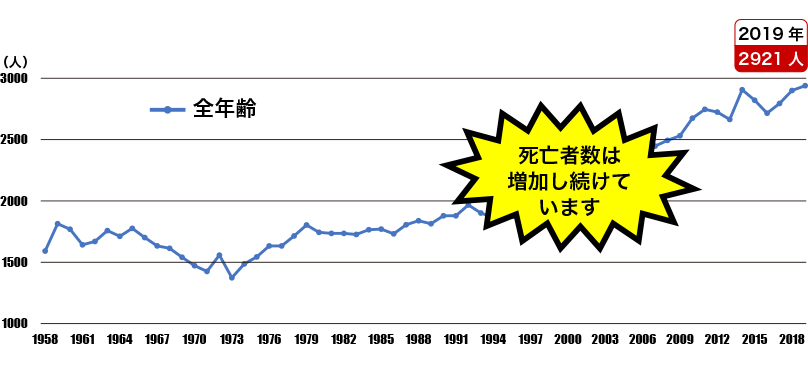
国立がん研究センターがん情報サービス「がん登録・統計」
(全国がん罹患モニタリング集計(MCIJ))より作成
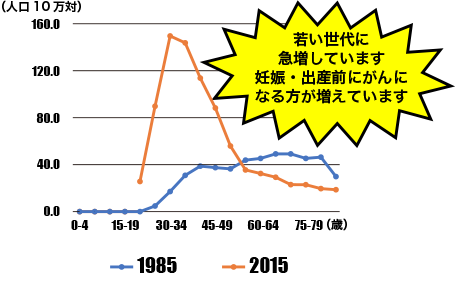
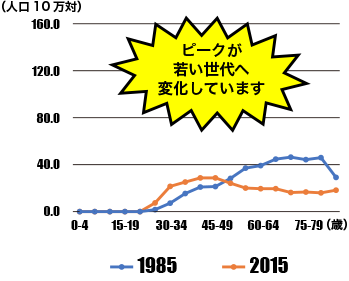
子宮頸がん年齢階級別罹患率
「上皮内がん」とは、がんのステージでいえば0期のがんで、 粘膜内にとどまっているものをいいます。
治療によって治癒します。
- 【上皮内ガンを含む】
- 【上皮内ガンを含まない】
国立がん研究センターがん情報サービス「がん登録・統計」
(全国がん罹患モニタリング集計(MCIJ))より作成
1985年と2015年を比較すると、過去30年間で
- ①
- 「上皮内がんを含む」罹患率(左)は大幅に増加したことが分かります。
- ②
- 「上皮内がんを含まない」罹患率(右)は、それほど大きな差は見られませんが、罹患年齢が若年化しています。
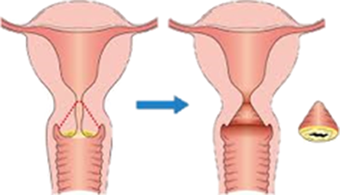
子宮頸がんの治療(早期発見の場合)
「上皮内がん」とは、がんのステージでいえば0期のがんで、 粘膜内にとどまっているものをいいます。
- 前がん病変(高度異型上皮)や早期のがん(上皮内がん)であれば、子宮の入り口を切り取る円錐切除術を行い、子宮を温存する(残す)ことが可能です。
- しかし、この場合でも子宮の入り口の長さが短くなることでその後の妊娠で早産が増えるなど、後々への影響が出ることがあります。
子宮頸がんの治療(進行がんの場合)
- 子宮頸がんが進行した状態で発見された場合には、手術で子宮を摘出する(根治術=広汎子宮全摘術)もしくは放射線照射や抗がん剤 投与の治療をします。
- 子宮を摘出してしまえば妊娠することはできませんし、放射線治療をすると子宮は残りますが卵巣の機能がなくなってしまうことでやはり妊娠することはできなくなってしまいます。
- 根治術を行った後には排尿障害や下肢のリンパ浮腫、卵巣を摘出したことによるホルモン欠乏による症状が出ることがあります。
- 【円錐切除術】
- 癌のある部分を円錐状に切除する
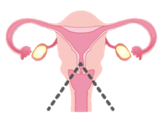
- 【単純子宮全摘術】
- 子宮だけを切除する
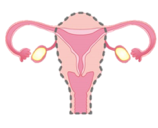
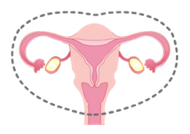
- 【広汎子宮全摘術】
- 子宮と膣の一部、卵巣・卵管まで切除する。リンパ節もとる。
円錐切除術の利点
- ①
- 病変部を広範囲に切除するため、正確な病理診断が可能です。
- ②
- 術後病理診断により、病変が十分に取りきれたかどうか確認できます。
- 多くの場合、妊娠する能力を温存できます。
- 子宮全摘出術と比べからだの負担が少ないです。
- また、静脈麻酔下に、LEEP(Loop Electrosurgical Excision Procedureループ電気メス切除法)を用いた手術では日帰りも可能です。
円錐切除術によって生じるリスクとは
- 子宮頸部が短縮することにより、その後の妊娠での流早産のリスクがやや高まる。頸管無力症のため頸管縫縮術が必要となることがある。
- 円錐切除後の妊娠では、早産率が8-15%であり、円錐切除を行っていない妊婦と比較し、1.5-3倍高くなることが分かっている。
ワクチン接種により子宮頸がんは激減します
【世界各国のHPVワクチン接種率】
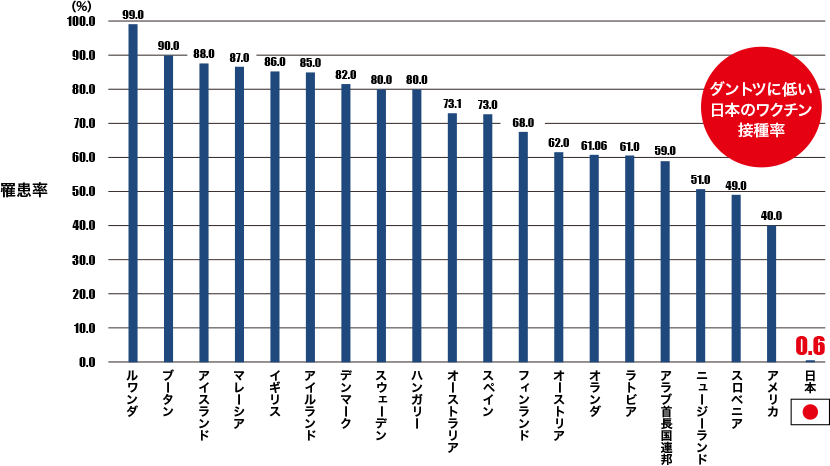
(Garland SM, et al:Clin Infect Dis 63:519-527,2016)
4価HPVワクチン接種と進行性子宮頸がん発生の関係
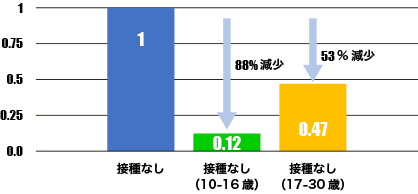
17歳になる前に接種した場合、子宮頸がん罹患リスクが88%低下→若年での接種の方がより効果的である
Lei J.et al. N Engl J Med. 2020 Oct 1:383(14):1340-1348より改変
2020年、スウェーデンで世界で初めて国家規模で進行性子宮頸がんの減少効果を示す発表がありました。同国では、2006年HPVワクチンが承認され、4価ワクチンが接種されてきました。
その結果、10-16歳で接種した場合、子宮頸がん罹患リスクが88%低下し、17-30歳で接種した場合には53%低下し「若年での接種の方がより効果的である」ことが示されました。
HPVワクチンの進行性子宮頸がんに対する高い予防効果が証明されたことは、女性そして人間社会に大きな福音をもたらすだろう画期的な報告でした。
すでに性交経験があってもワクチンは有効です
性交の経験があります。
今からワクチンをうっても無駄ですか?
子宮頸がん予防ワクチン(HPVワクチン)はすでに感染しているHPVを排除することはできませんから、初めての性交を経験する前の接種が最も有効です。
しかし、性交経験があったとしても16型、18型の両方に感染しているケースは極めて少ないので、例えばワクチン接種時に16型に感染していても18型に感染していなければ、 接種の意義はあります。
また、一度16型、18型HPVに感染したとしても、HPVは自然に排除される可能性が高いことがわかっていますが、検査では検出されないレベルで持続感染をしている場合もあります。
しかし、こうしたHPVの自然感染では十分な抗体が得られない(終生免疫ができない)ため、繰り返し同じ型のHPVに感染を起こすことがあります。
ワクチンを接種して 次の感染を防ぐことも意義のあることです。
出典:神奈川県医師会「子宮頸がんとHPVワクチンについて」より引用
ワクチン接種により、日本社会の子宮頸がん増加の流れを変えたい・
減少に転じたいと心から願っています。
【参考資料 きよクリニュース】
- Vol.10 2010.3
- 「子宮頸がん予防のためのワクチン接種をはじめました」
- Vol.23 2012.5
- 「子宮頸がん予防ワクチン接種 第2報 ~2価と4価どちらを選びますか~」
- Vol.31 2013.11
- 「子宮頸がんワクチン接種によるリスクと恩恵は?」
- Vol.39 2015.3
- 「子宮頸がん予防ワクチンをお薦めします」
- Vol.41 2015.7
- 「HPV検査併用子宮頸がん検診をお勧めします」
- Vol.60 2019.4
- 「世界の流れから取り残される日本
~子宮頸がんワクチン接種の再開を願って~」
- Vol.68 2021.4
- 「子宮頸がん予防ワクチン(HPVワクチン)定期接種が再開されました
~ご希望の方はお声がけください。当院でも手続きができます~」
※バックナンバーご希望の方は、受付までお声がけください。
©医療法人社団 村口きよ女性クリニック. All rights reserved.








